Welt-AlzheimertagFrontotemporale Demenz trifft auch Jüngere
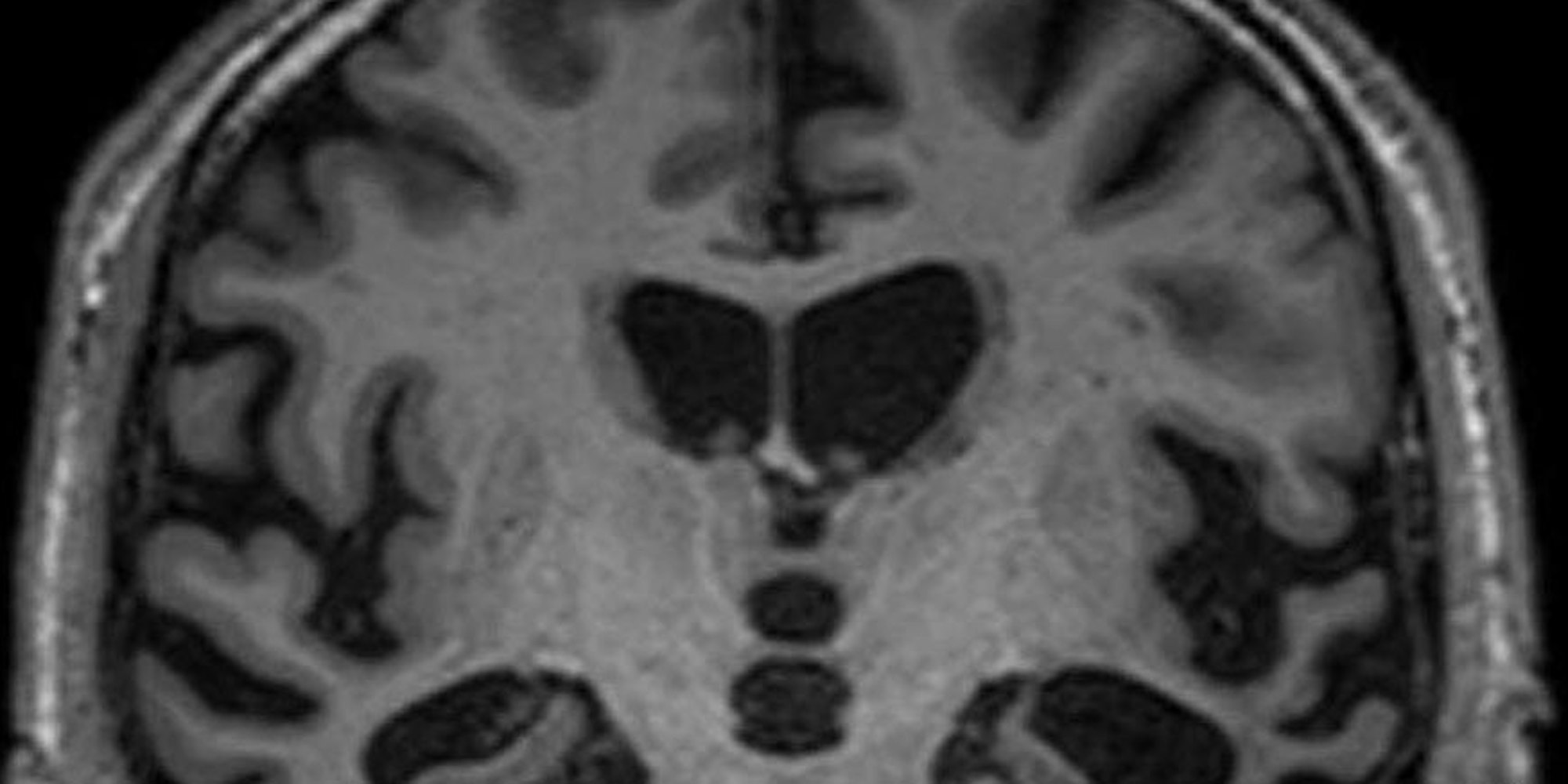
Bei der Frontotemporalen Demenz, kurz FTD, sterben Gehirnzellen im Stirnhirn und im Schläfenlappen (siehe Pfeil).
Copyright: DZNE Lizenz
Manchmal etwas zu vergessen, das gehört für ältere Menschen zum Alltag. Doch wenn das Gedächtnis häufiger versagt, die Orientierung verloren geht und sich die Persönlichkeit verändert, dann lautet die Diagnose oft: Demenz. Mehr als 50 Formen der Erkrankung gibt es. Laut Bundesfamilienministeriums leiden rund 1,4 Millionen Menschen in Deutschland daran - Tendenz steigend.
Fast immer sind Menschen ab 65 Jahren betroffen. Doch auch Jüngere können erkranken: „Diese Menschen fallen völlig aus dem Alltag“, umschreibt es Prof. Richard Dodel von der Deutschen Gesellschaft für Neurologie (DGN) in Siegen. Sie stehen meistens noch im Berufsleben, sind in feste Terminpläne eingebunden. Kollegen, Freunde und Familie denken nicht direkt an eine Krankheit, wenn sich das Verhalten auffällig ändert.
Verhaltens- und Sprachstörungen
Doch dieses Symptom ist charakteristisch für die Frontotemporale Demenz, kurz FTD. Wie bei allen Formen der Demenz sterben dabei Gehirnzellen, in diesem Fall im Stirnhirn (Frontalhirn) und im Schläfenlappen (Temporalhirn). „Fünf bis zehn Prozent aller Demenzkranken leiden an einer Form der FTD“, erläutert Richard Dodel, Neurologie-Professor an der Philipps-Universität Marburg.
Symptome sind Persönlichkeitsveränderungen, Verhaltens- und Sprachstörungen, sagt Prof. Dodel. Betroffene registrierten die Veränderung in der Regel nicht, für das Umfeld sind sie extrem belastend. „Es ist der gleiche Organismus, aber ein anderer Mensch“, sagt Prof. Christian Haass, Demenzforscher im Deutschen Zentrum für Neurodegenerative Erkrankungen (DZNE) in München.
Folge von Schlaganfällen
Bei der Alzheimer-Krankheit, an der zwei Drittel der Demenz-Betroffenen leiden, lassen die kognitiven Fähigkeiten nach. Zu den typischen Erinnerungslücken kommen Orientierungslosigkeit und Konzentrationsschwächen. Auch Alzheimer trifft vereinzelt jüngere Menschen. „Dabei handelt es sich immer um eine erbliche Veranlagung“, sagt Haass. In allen Altersgruppen kann Demenz auch die Folge von anderen Krankheiten sein, etwa einer Durchblutungs- oder Schilddrüsenstörung und von Schlaganfällen. Ist die primäre Erkrankung behandelbar, bessert sich in der Regel auch die Demenz.
Alzheimer, FTD und die meisten anderen Arten der fortschreitenden Demenz sind jedoch nicht heilbar. Umso wichtiger ist daher die Betreuung. „Gerade bei jüngeren Betroffenen ist es schwierig, sich auf die Einschränkungen einzulassen“, erklärt Sozialarbeiterin Susanna Saxl von der Deutschen Alzheimer-Gesellschaft (DalzG). Anders als bei Erkrankten im Ruhestand sind hier auch die Versorgung von Kindern oder die Regelung der Altersvorsorge ein Thema. Auch sind die Frühbetroffenen in der Regel körperlich fitter.
Körperliche und geistige Betätigung
Körperliche Fitness ist für Betreuer eine Herausforderung. Für die Betroffenen ist sie eine Chance: „Sport ist das Einzige, was man gegen Demenz machen kann“, sagt Prof. Haass. „Es ist durch Tierversuche belegt, dass körperliche und geistige Betätigung die Demenz zwar nicht verhindert, aber den Verlauf hinauszögert.“
Geistige und körperliche Anregung sollte es für Patienten immer geben, auch in einem Heim. Bei aktiveren Jüngeren sind entsprechende Angebote schwerer zu finden. „Da kann man es mal in einer Behindertenwerkstatt versuchen“, schlägt Saxl vor. Auch Wohneinrichtungen für psychisch Kranke hält sie bei Frontotemporaler Demenz für eine mögliche Alternative zum Altenpflegeheim.
Walking-Gruppen oder Tanzkurse helfen auch den pflegenden Angehörigen, weil sie den schwierigen Alltag auflockern. „Es gibt auch Urlaubsangebote speziell für Patienten und Betreuer, gemeinsam und getrennt“, sagt Susanna Saxl. Solche Angebote sind wichtig, denn die Demenz wird immer schwerer. Sie selbst ist nicht tödlich. Aber sie begünstigt Sekundärerkrankungen, an denen auch Frühbetroffene schon innerhalb von drei Jahren sterben können. (dpa)
Die Idee:
Wie Alzheimer genau entsteht, weiß bislang niemand. Sicher ist, dass im Gehirn von Alzheimer-Patienten sogenannte senile Plaques entstehen - Verklumpungen von Beta-Amyloid-Eiweißen - sowie Ablagerungen des Tau-Proteins. Noch ist ungeklärt, ob diese Verklumpungen Ursache oder Folge der Krankheit sind. Falls sie sich aber im Hirn wie eine Infektion ausbreiten, könnte es Mechanismen geben, diese Ausbreitung zu verhindern. Sollte Alzheimer gar von Mensch zu Mensch ansteckend sein, wären wohl umfangreiche Schutzmaßnahmen nötig - diese Theorie ist aber alles andere als bewiesen.
Aktuelle Ansätze:
Schon im Jahr 2000 berichtete ein Team um den US-Forscher Larry Walker, dass sich Alzheimer bei Mäusen auslösen lässt, wenn man ihnen Hirngewebe von Demenz-Patienten ins Gehirn injiziert. 2006 konnte der Tübinger Hirnforscher Matthias Jucker das in Versuchen bestätigen: Spritzte er Mäusen, die das menschliche Beta-Amyloid-Gen besitzen, erkranktes Hirngewebe, entwickelten diese die typischen Alzheimer-Plaques.
Stanley Prusiner von der University of California zeigte kürzlich im Tierversuch, dass auch die Injektion von künstlich hergestelltem Beta-Amyloid schädlich sein kann: 300 Tage nach dem Eingriff hatten sich die Verklumpungen im ganzen Gehirn der Tiere ausgebreitet. Ob sie dadurch kognitiv beeinträchtigt sind, ist unklar.
Ist Demenz also ansteckend? Einen echten Nachweis dafür liefern die Studien nicht. "Auf Basis der bisherigen Forschungsergebnisse kann nicht behauptet werden, dass es sich bei Alzheimer um eine Infektionskrankheit handelt", sagt Dr. Mai Panchal von der Alzheimer Forschung Initiative. Sollte der Nachweis irgendwann gelingen, wäre das wohl eine Schreckensmeldung - aber auch eine Chance, um neue Therapien zu entwickeln.
Die Idee:
Die Hoffnung vieler Alzheimer-Forscher ruht momentan auf der Idee einer Impfung, die schon den Ausbruch der ersten Ablagerungen im Gehirn verhindert. Bei der aktiven Immunisierung bekommt der Patient einmal ein Mittel gespritzt und bildet fortan selbst die Antikörper. Bei der passiven werden ihm im Labor hergestellte Antikörper gespritzt, die sein Körper regelmäßig wieder abbaut - weshalb der Stoff monatlich gegeben werden muss.
Aktuelle Ansätze:
Schwedische Forscher am Stockholmer Karolinska-Institut haben den aktiven Alzheimer-Impfstoff CAD106 über drei Jahre an Alzheimer-Patienten getestet. Ihre Ergebnisse, die im Juni im Fachmagazin "The Lancet Neurology" veröffentlicht wurden, lassen zarte Hoffnungen keimen: So löste der Impfstoff bei Patienten mit leichter oder mittelschwerer Demenz eine Antikörperreaktion gegen Beta-Amyloid aus - jenen Proteinen also, die sich bei Alzheimer-Kranken als Plaque in Gehirn und Blutgefäßen ablagern. Nicht bekannt ist jedoch, ob der Anstieg der Antikörper die Plaques tatsächlich verschwinden lässt. Genau das wird derzeit weltweit in vier Folgestudien überprüft.
Auch an einer passiven Immunisierung wird gearbeitet. Wie das Fachjournal "Nature" im Mai berichtete, gelang es Forschern aus Halle, Mäuse gegen ein bestimmtes Beta-Amyloid zu schützen. Der Impfstoff erkennt die giftigen Stoffe im Gehirn der Tiere und baut sie ab. Ob er auch beim Menschen wirkt, soll jetzt erprobt werden.
Gerade angelaufen sind auch die sogenannten DIAN-Studien mit Menschen, die aus Familien stammen, in denen eine seltene, mit Alzheimer verbundene Genmutation auftritt. Ob sich bei ihnen durch eine frühe prophylaktische Impfung der Ausbruch der Krankheit verhindern lässt, ist eine der spannendsten Fragen der Forschung.
Die Idee:
Wer an Krebs erkrankt, scheint ein geringeres Risiko für ein Alzheimer zu haben - und umgekehrt. Den molekularen Link zwischen Alzheimer und Krebs hat der Göttinger Forscher Thomas Bayer schon 2010 gefunden. Dieses Verbindungsstück ist das "Amyloid-Vorläufer-Protein (APP)". Bei Krebs fördert die zellschützende Funktion von APP das Wachstum von Tumoren. Bei Alzheimer fehlt dagegen die zellschützende Funktion von APP.
Aktuelle Ansätze: Forscher aus Boston (USA) haben kürzlich im Rahmen einer Langzeitstudie eine bemerkenswerte Entdeckung gemacht: Sie fanden heraus, dass Überlebende eines Krebsleidens gut 30 Prozent seltener an Alzheimer erkranken als Gleichaltrige ohne Krebs. Dafür beobachteten die Forscher zehn Jahre lang 1278 Menschen, die bei der Basisuntersuchung geistig völlig gesund waren, von denen aber 176 eine Tumorerkrankung überstanden hatten. Am Ende des Beobachtungszeitraums hatten 221 der Probanden Alzheimer entwickelt - Krebspatienten waren nur wenige darunter. Frühere Studien hatten schon gezeigt, dass Nervenzellen im Gehirn von Alzheimer-Patienten durch Apoptose (den programmierten Zelltod) sterben. Die Forscher vermuten, dass eine genetisch bedingte Neigung zur Apoptose zwar Krebs entgegenwirken könnte, gleichzeitig aber eine Demenz befördert.
Tatsächlich hat bereits ein Krebsmedikament - Bexaroten - im Tierversuch zu einer Reduzierung von Alzheimer-Plaques geführt. Die Studie von US-Forschern um Paige Cramer von der Case Western Reserve School of Medicine in Cleveland legt nahe, dass Bexaroten offenbar die Produktion eines bestimmten Proteins ankurbelt, das eine wichtige Rolle beim Abbau der Alzheimer-Plaques spielt. Ob die Ergebnisse der Studie auch auf den Menschen übertragbar sind, sollen nun klinische Studien zeigen.
Die Idee:
Manche Forscher nennen Alzheimer inzwischen auch "Typ-3-Diabetes": Damit wollen sie auf die Zusammenhänge zwischen Insulinstoffwechsel und kognitiver Leistungsfähigkeit hinweisen. Alzheimer ist durch einen niedrigen Insulinspiegel im Blut und eine Insulinresistenz im Gehirn gekennzeichnet. Zudem sind die Blutgefäße im Gehirn sowohl bei Diabetes als auch bei Demenz beeinträchtigt. So liegt die Frage nahe: Helfen Diabetesmedikamente vielleicht auch gegen Demenz?
Aktuelle Ansätze: Epidemiologische Studien legen seit Jahren den Verdacht nahe, dass Diabetes das Risiko für Alzheimer offenbar verdoppelt. Der Frage nach dem Warum gehen Forscher inzwischen mit Hochdruck nach. Einen gemeinsamen genetischen Nenner der beiden Krankheiten entdeckte der US-Neurologe Giulio Maria Pasinetti von der New Yorker Mount Sinai School of Medicine 2010 im Tierversuch: Sein Team verglich gesunde, diabetische und an Demenz erkrankte Mäuse und identifizierte ein Gen, dass den Zuckerstoffwechsel bestimmt - und bei Alzheimer weniger aktiv ist.
Momentan steht besonders das Diabetesmedikament Metformin im Fokus der Forschung: Wissenschaftler um Susann Schweiger vom Berliner Max-Planck-Institut für molekulare Genetik konnten nachweisen, dass das Mittel ein Enzym im Gehirn aktiviert, das bei Alzheimer-Patienten den Zelltod von Nervenzellen verhindern kann. Aktuelle Ergebnisse von Jing Wang von der University of Toronto (Kanada) scheinen das zu bestätigen. In Labyrinthversuchen zeigten sich mit Metformin behandelte Mäuse deutlich lernfähiger als ihre unbehandelten Artgenossen. Der Grund: Metformin fördert das Zellwachstum im Gehirn. Ob die Ergebnisse auf den Menschen übertragbar sind, muss weitere Forschung zeigen - zumal das Mittel auch Risiken birgt.
