Die Diagnose Hirntumor war für den 55-jährigen Marc Schlotterbeck ein Schock. Die OP wird sein Leben verlängern, aber nicht retten. Operiert wurde er mit einer besonderen Methode.
Besondere OP in Köln„Die Diagnose Hirntumor war ein Schock, ich bin in der Praxis fast umgekippt“
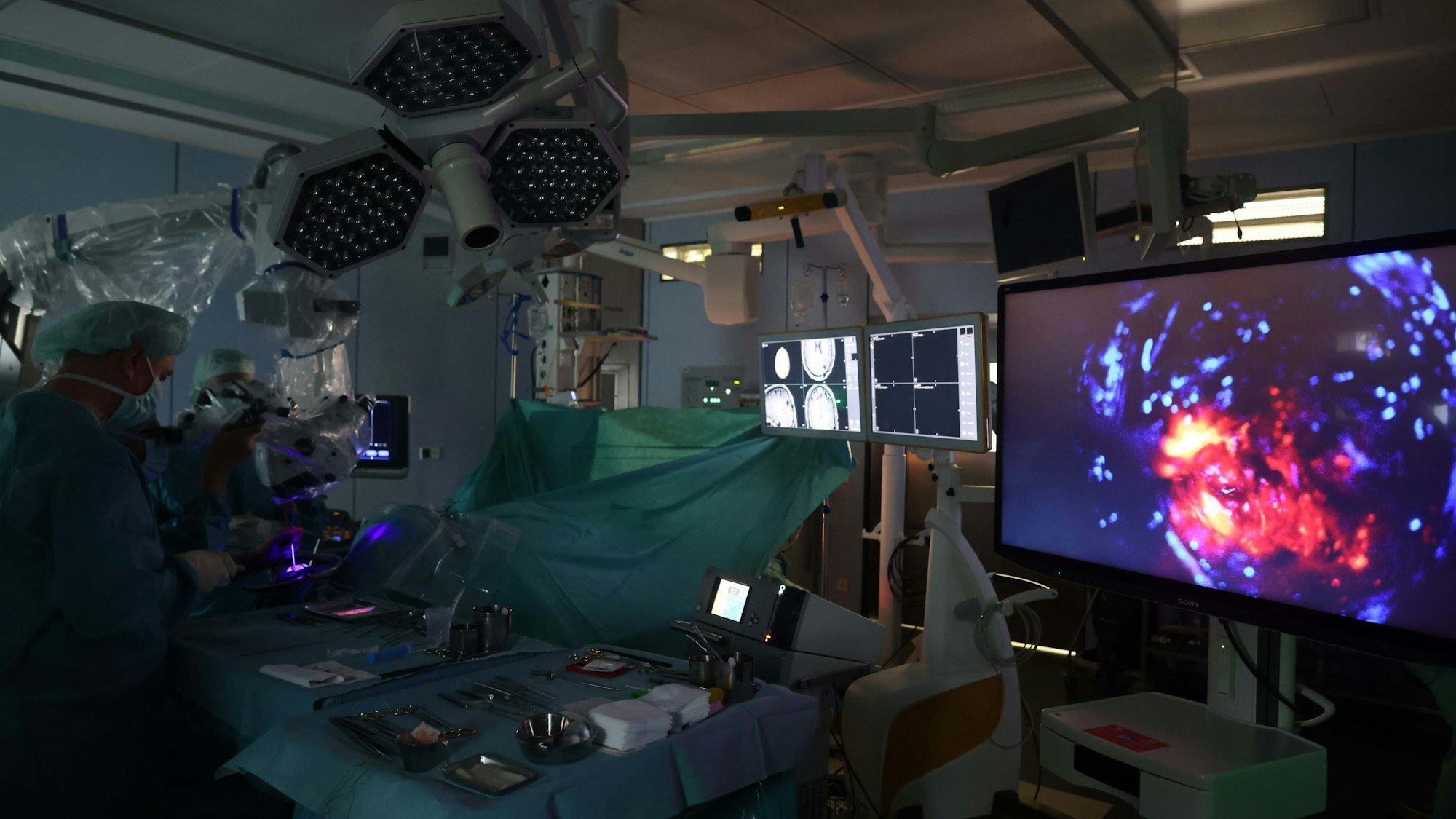
Im Schwarzlicht werden die Schnitte gesetzt, der Bildschirm zeigt die betroffenen Areale auf.
Copyright: Nabil Hanano
Sobald das Schwarzlicht angeschaltet ist, leuchtet der Hirntumor orange-rosa, wie eine reife Grapefruit. In der auf dem Monitor schwarz-blauen Hirnmasse ist das bösartige Gewebe für den Chirurgen nun viel einfacher zu erkennen – und die Entfernung des Tumors beginnt.
Ein Rückblick: Es ist Januar 2022, als Marc Schlotterbeck von seinem Hausarzt wegen andauernder Nackenschmerzen ins MRT überwiesen wird. Physiotherapie hatte nicht geholfen. Die Diagnose Hirntumor sei ein Schock gewesen, sagt der 55-Jährige. „Ich bin in der Praxis fast umgekippt. Obwohl ich da noch gar nicht wusste, was alles auf mich zukommt.“
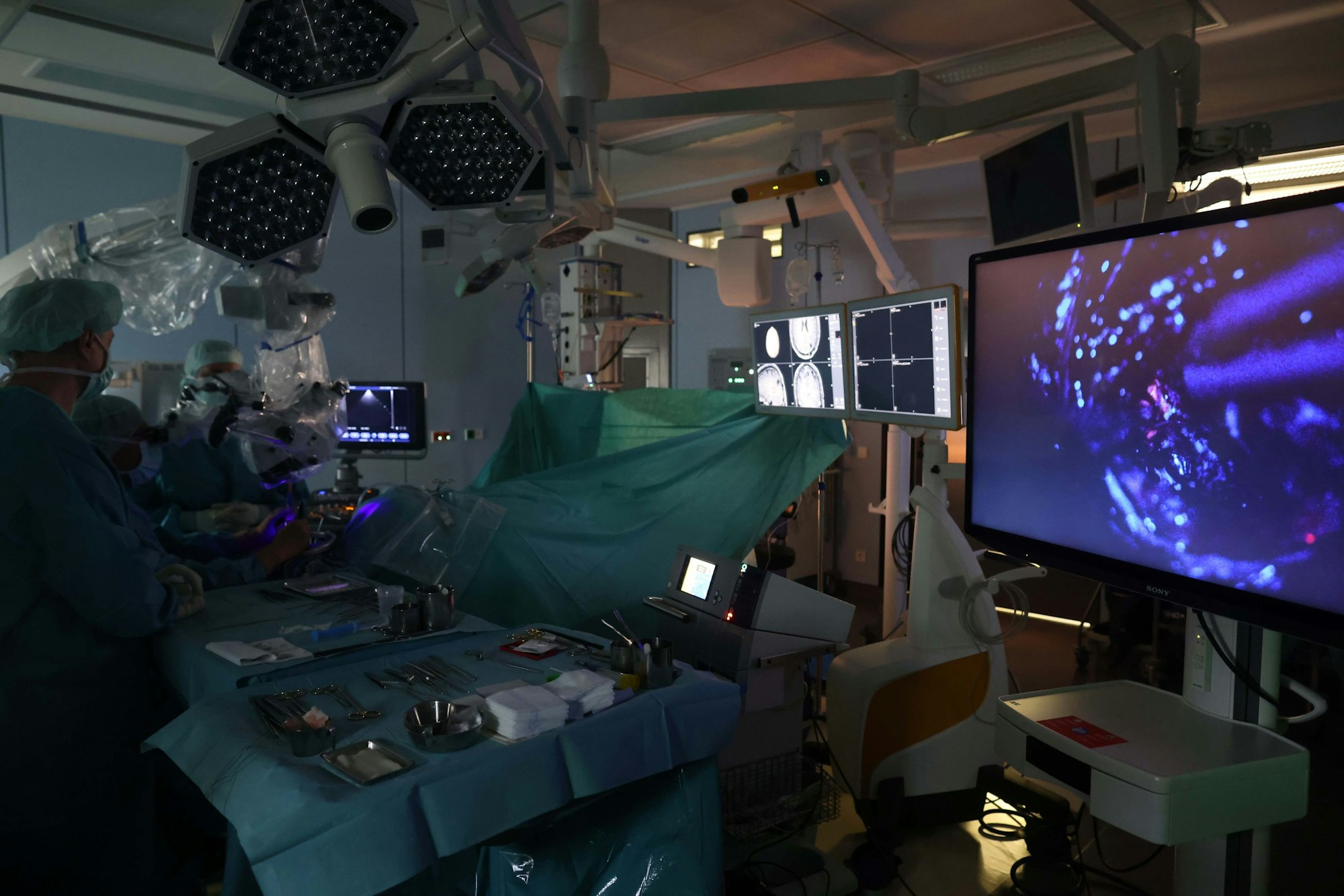
Ein Blick in den Operationssaal in Köln
Copyright: Nabil Hanano
Im August hat Schlotterbeck die erste Operation bei Professor Roland Goldbrunner, Direktor der Klinik für Neurochirurgie an der Uniklinik Köln. Der Tumor sitzt in der rechten Hirnhälfte, ein so genanntes Glioblastom. Anders als gutartige Meningiome ist sein Tumor mit den Zellen des Gehirns verwachsen. Die OP wird sein Leben verlängern, aber nicht retten. „Bissig“, nennt Goldbrunner den Tumor. Meningiome zu entfernen, sei dagegen „wie Brezeln backen“.
Nach der OP kommen Bestrahlung und Chemo dazu
Nach der ersten Operation bleibt ein Loch im Hirn, das sich von selbst wieder mit Nervenwasser füllt. Auf dem MRT wird es später als schwarze Stelle zu sehen sein. Kognitive Ausfälle hat Schlotterbeck nicht. Im Oktober und November bekommt er Bestrahlung und eine Chemotherapie. Und er wird zum Experten seiner eigenen Krankheit. Das bringe die Diagnose so mit sich, sagt er. „Ich will den Ärzten ja auch vernünftige Fragen stellen.“
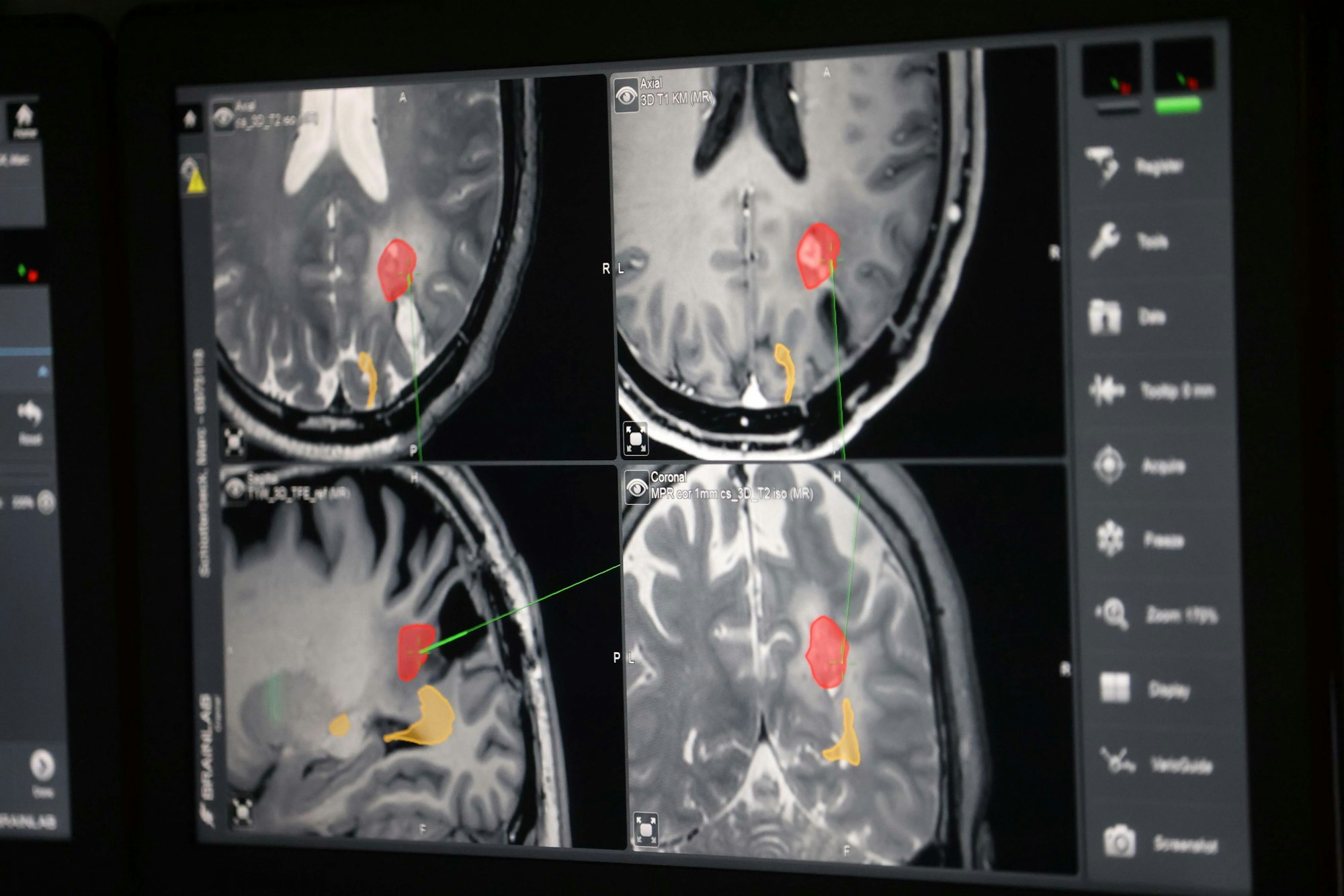
Der Tumor ist rot eingezeichnet, die Sehbahn gelb. Schwarz ist die Stelle der ersten Tumor-Entfernung.
Copyright: Nabil Hanano
Niederschmetternd sind weitere Untersuchungen im Frühjahr: Schon während der Chemo wächst der Tumor im Gehirn wieder. Rezidiv nennen Mediziner das. Vor der zweiten Hirn-Operation ist eines für Schlotterbeck aber noch eine Herzensangelegenheit: Nach 17 Jahren möchte er seine Lebenspartnerin heiraten. Um einen schnellen Termin im Standesamt zu bekommen, lässt er sich von Professor Goldbrunner eine Notbescheinigung zur Eheschließung ausstellen. Zwei Wochen vor der OP heiraten sie in der Rentkammer im Rathaus, die Hochzeitsfotos machen sie auf der Domplatte. „Das war kein trauriger Tag, eher fröhlich-emotional“, sagt Schlotterbeck.
Die OP nahe der Sehbahn ist eine Herausforderung
Bei der zweiten OP weiß der Kölner, was auf ihn zukommt. Denn um möglichst viel vom Glioblastom zu entfernen, sind etliche Voruntersuchungen nötig. Mit der funktionellen Magnetresonanztomographie (fMRT) können aktivierte Hirnareale und Faserbahnen dargestellt werden. Bei Schlotterbeck sitzt der Tumor in der Nähe der Sehbahn. Im MRT muss er einfache Abbildungen erkennen und benennen: eine Blume, einen Löffel. Dabei wird die Aktivität der neuronalen Nervenbahn gemessen. In einem zweiten Verfahren wird ihm ein radioaktiver Stoff gespritzt, ein sogenannter Tracer. Das FET-PET ist ein Diagnoseverfahren der Nuklearmedizin. Mit einer Gamma-Kamera kann der Tumor genauer dargestellt werden. Die Uniklinik Köln ist eine von drei Kliniken in Deutschland, die alle Verfahren zusammenbringt. „Eigentlich müssen es alle so machen, aber es ist aufwändig und teuer“, sagt Goldbrunner.
Das Problem ist beim Hirn, dass alles gleich aussieht. Ich operiere mit Ahnung und Gespür.
Am Morgen der OP wird Schlotterbeck früh geweckt. Drei Stunden vorher bekommt er 5-Aminolävulinsäure, kurz 5-ALA, zu trinken. Dieses Mittel lässt den Tumor später im Schwarzlicht fluoreszieren. In der „Parkbank-Lagerung“ wird er für die Operation vorbereitet: ein Arm liegt unter dem Kopf, der andere hängt herunter. Der Schädel sitzt in einer Klemme, damit nicht die kleinste Bewegung die OP stören kann. Die Anästhesistin steht an den Füßen des Patienten, denn am Kopf, wo sie normalerweise stünde, ist heute kein Platz für sie: Hier stehen die Operateure. Rund eine Stunde dauert es, bis Assistenzärztin Dr. Helena Schreiweis ein Loch in den Schädel gebohrt hat und die vier mal fünf Zentimeter große Öffnung kreisrund ausgesägt hat. Schreiweis eine der Facharztanwärterinnen rund um Professor Goldbrunner. Fünf von sechs Jahren Facharztausbildung liegen bereits hinter ihr. Nach der Vorbereitung kommt der Professor in den OP-Saal 27 und das Mikroskop kommt zum Einsatz. Rund 750 000 Euro kostet es, zwei Operateure können gleichzeitig durch die Linsen schauen. Das Bild wird auf einen gestochen scharfen 4K-Bildschirm übertragen.
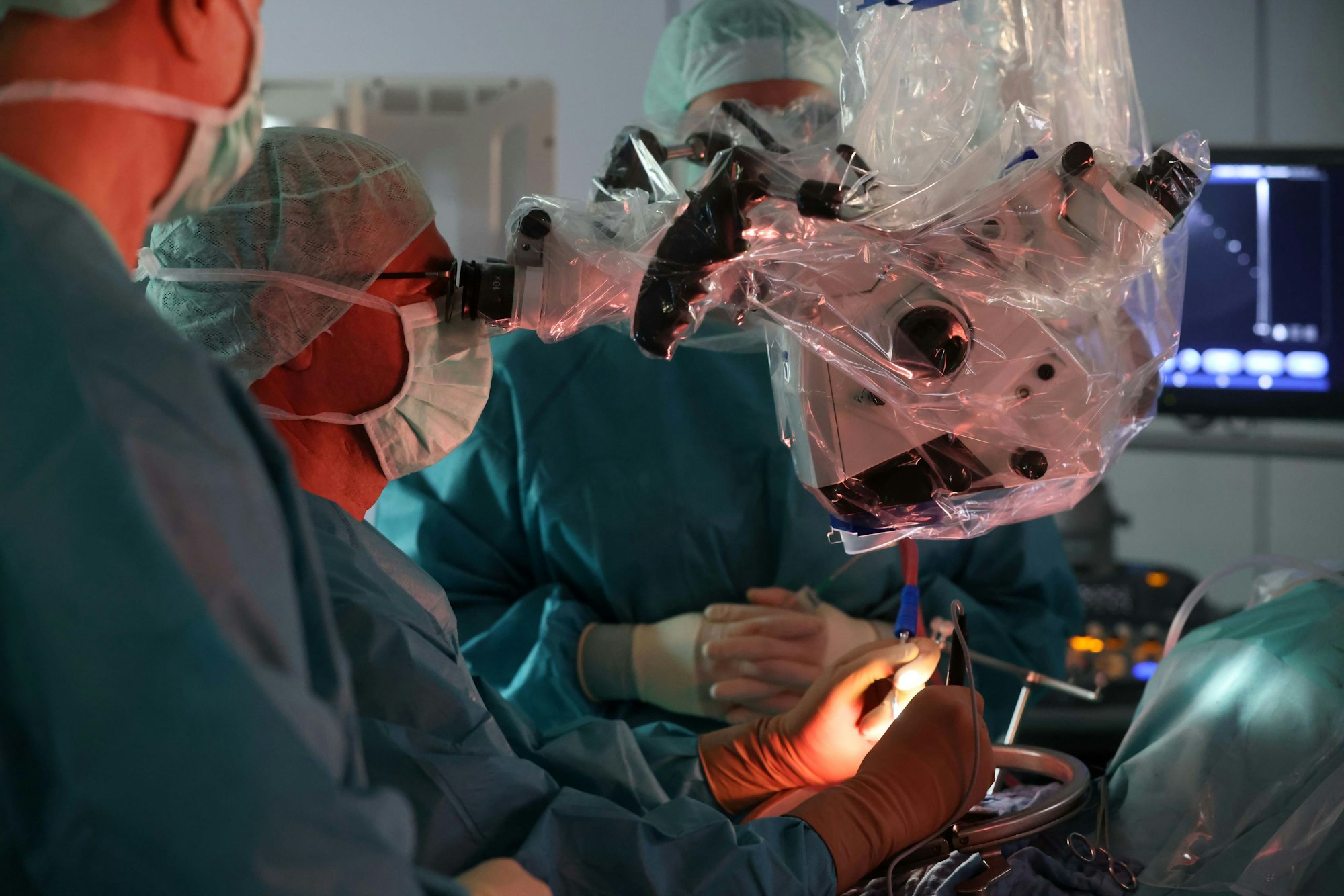
Das Mikroskop kostet etwa 750.000 Euro
Copyright: Nabil Hanano
Wie sich Neurochirurgen im stetig pulsierenden Hirn zurechtfinden – für Laien ein Rätsel. Im Weißlicht sind Hirnmasse und Tumor nicht zu unterscheiden. „Das Problem ist beim Hirn, dass alles gleich aussieht“, gibt Goldbrunner zu. „Ich operiere mit Ahnung und Gespür. Aber die vor der OP erhobenen funktionellen Daten in der MR-Neuronavigation helfen ungemein.“ Seit 2009 ist er an der Uniklinik Köln, er operiert etwa 100 Hirntumore im Jahr. „Früher wurde ein Hirntumor viel seltener entfernt, man dachte, die Menschen sterben ja sowieso.“ Mittlerweile sei die Lebenserwartung sprunghaft angestiegen, von neun Monaten auf zwei Jahre. „Auch mit Medikamenten machen wir viele kleine Fortschritte.“ Wichtig sei es, nicht nur das Leben, sondern auch die Lebensqualität der Patienten so lange wie möglich zu erhalten.
Die Forschung benötigt Zeit und Geld – und auch Studien. Der Durchbruch ist noch lange nicht da.
Das eingeschaltete Schwarzlicht macht das Glioblastom sichtbar. Zusammen mit den MRT- und PET-Bildern, Ultraschall und der 5ALA-Methode ergibt sich ein genaueres Bild. Ein Bildschirm zeigt eine Art Landkarte des Gehirns – der Tumor ist rot eingefärbt, die Sehbahn gelb. Die Entfernung des Tumors beginnt: Eine Pinzette mit Strom schmilzt das mit Krebs befallene Gewebe weg. „Wir sind jetzt an der Sehbahn“, sagt Goldbrunner. Vorsicht ist geboten. Nach der OP wird Marc Schlotterbeck sagen, dass er dieses Mal keine Irritationen beim Sehen hatte. Nach der ersten Operation sah er einige Zeit bunte Ornamente an der weißen Krankenhauswand – eine Folge des Eingriffs so nah an der Sehbahn.
Die zweite Operation ist überstanden
Mit einer kleinen Schere schneidet Goldbrunner schließlich den haselnussgroßen Tumor heraus. Er wird im Anschluss in der Neuropathologie untersucht, um Rückschlüsse auf die Molekulargenetik zu bekommen, und so gegebenenfalls die anschließende Chemotherapie noch mal anzupassen. Goldbrunner sucht die Ränder im Schwarzlicht ab. Die leuchtenden Stellen sind verschwunden. Es wird noch mal 45 Minuten dauern, bis Dr. Schreiweis die harte Hirnhaut wieder vernäht hat. Ein paar Stunden später wacht Marc Schlotterbeck im Beisein seiner Frau aus der Narkose auf. Alle Geräusche um ihn herum klingen im ersten Moment besonders laut. Aber es geht ihm gut. Auch die zweite OP hat er überstanden.
Vier Tage später wird der 55-Jährige aus der Uniklinik entlassen. Er freut sich auf Zuhause. Bald stehen wieder Bestrahlung und Chemo an. Ob er wohl noch mal in seinem Beruf als Berater zurückkehren wird? Er ist sich unsicher. „Der Tod gehört in den Gedanken dazu. Ich weiß, dass die Statistik gegen mich spricht.“ Kürzlich besuchte er den Tumor-Tag der Deutschen Hirntumorhilfe in Würzburg, traf Langzeitüberlebende als Mutmacher. So vieles könne tatsächlich schon getan werden. „Aber die Forschung benötigt Zeit und Geld – und auch Studien. Der Durchbruch ist noch lange nicht da.“
